Prevenção ao HIV precisa ir além da camisinha; conheça as estratégias
Testagem regular para HIV e profilaxias pré e pós-exposição de risco são estratégias que devem ser consideradas e expandidas, de acordo com infectologista
O discurso do uso de camisinha como única maneira de prevenção ao HIV, defendido ao longo dos anos, é uma estratégia falha, segundo o médico infectologista Jamal Suleiman, do Instituto de Infectologia Emílio Ribas. Para o especialista que atua desde os anos 80 no hospital paulistano que é referência no tratamento ao vírus, assumir esse discurso ignora a população que não faz uso constante do preservativo.
“Quando o sujeito fala que faz sexo protegido, a primeira pergunta que eu faço é: ‘Em 30 dias, considerando que você teve 10 relações sexuais, em quantas você deixou de usar preservativo?’ Não tem essa história de sexo protegido sempre. Ele é protegido até se ganhar confiança para fazer desprotegido”, comenta o médico em entrevista à Catraca Livre.
A afirmação de Suleiman é sustentada pelos dados do Ministério da Saúde que revelam a baixa adesão à camisinha no país, principalmente entre os jovens. É entre eles também que se observa uma explosão no número de casos.
Entre 2007 e 2017, a notificação de HIV em pessoas com idades entre 15 e 24 anos aumentou aproximadamente 700%, de acordo com o Boletim Epidemiológico HIV Aids 2018.
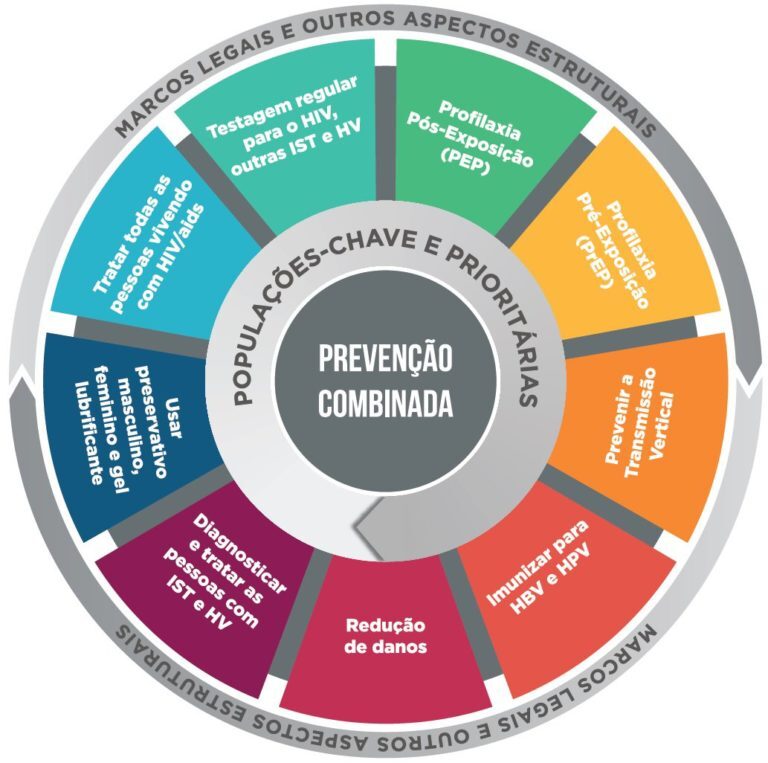
Prevenção combinada vai além da camisinha
Na opinião do infectologista do Emílio Ribas, é preciso informar sobre alternativas de prevenção como profilaxia pré-exposição (PrEP) e pós-exposição (PEP), além de testagem regular. “Todo mundo que faz sexo tem que ser testado para HIV. Se a pessoa procura uma Unidade Básica de Saúde porque tem diabetes ou hipertensão arterial, o teste de HIV deve ser ofertado”, defende.
Além de testar, o médico diz que um diálogo aberto com quem se está relacionando é fundamental. “Em todo relacionamento precisa ter a possibilidade de falar as coisas abertamente. E falar significa testar, inclusive, porque a identificação precoce de quem tem HIV tem várias vantagens. A primeira é em relação ao próprio sujeito que, com o tratamento, pode sair da zona de risco. A segunda é que ele quebra a cadeia de transmissão. Se ele torna-se indetectável para HIV, ele não transmite isso para ninguém mais.”
Estigma ainda é o desafio
O medo do resultado positivo para HIV e a dificuldade de entender-se como suscetível ao vírus ainda representam grandes entraves para o diagnóstico. Como lembra o especialista, associar o HIV a determinadas populações é um erro, pois não se trata de uma infecção que afeta somente uns e isenta outros.
“Não é o grupo ao qual você pertence que faz o risco, é a situação a que você se expõe”, diz. “Ninguém imagina que as mulheres viúvas possam fazer sexo e daí para elas se exporem é um pulo. Uma mulher de 60 anos, por exemplo, que tenha a lubrificação mais prejudicada, excepcionalmente usará a camisinha. Ainda que ela use, no terceiro encontro ela já deixará de usar porque entende que a pessoa com quem está se relacionando não representa nenhum risco. Isso não é verdade”, pontua.
De acordo com a última estimativa divulgada pelo Ministério da Saúde, 135 mil pessoas vivem com o vírus no Brasil e não sabem. São essas pessoas que necessitam de acesso urgente ao teste, já que conhecer o quanto antes a sorologia positiva aumenta a expectativa de vida da pessoa com o vírus.
Existem no Brasil dois tipos de testes: os exames laboratoriais e os testes rápidos. Estes últimos podem ser realizados em qualquer posto de saúde ou Centro de Testagem e Aconselhamento (CTA), gratuitamente, com a coleta de uma gota de sangue ou com fluido oral. O resultado sai em aproximadamente 30 minutos.
Estratégias de prevenção disponíveis no SUS
Na prevenção ao vírus, além da distribuição de preservativos feminino e masculino e dos testes rápidos, o Sistema Único de Saúde (SUS) oferece as profilaxias, que incluem as já citadas PrEP e PEP.
A Profilaxia Pré-exposição (PrEP) é uma estratégia de prevenção usada por pessoas não infectadas e combina dois medicamentos de uso diário (tenofovir + entricitabina), que bloqueiam alguns “caminhos” que o HIV usa para infectar o organismo.
A PrEP deve ser usada antes de a pessoa se expor à situação de risco, mas é importante dizer que ela não age imediatamente, começa a funcionar após 7 dias de uso para relação anal e 20 dias de uso para relação vaginal.
Essa estratégia ainda não é para todos. Atualmente, os médicos prescrevem a PrEP para populações-chave, como pessoas trans, travestis, profissionais do sexo e homens que fazem sexo com outros homens (HSH).
Ela poderá ser indicada para pessoas pertencentes aos grupos prioritários citados, que realizaram sexo anal ou vaginal sem preservativo nos últimos seis meses e/ou apresentaram episódios frequentes de Infecções Sexualmente Transmissíveis ou fazem uso repetido da PEP (Profilaxia Pós-Exposição ao HIV). Veja aqui os serviços de saúde do SUS que oferecem a PrEP.

Já a Profilaxia Pós-exposição (PEP) trata-se de uma urgência médica, que deve ser iniciada o mais rápido possível – preferencialmente, nas primeiras duas horas após a exposição a uma situação de risco e no máximo em até 72 horas. Ela é indicada em casos como o de rompimento de preservativos ou após a pessoa sofrer violência sexual.
O tratamento dura 28 dias, com acompanhamento médico. Ela deve ser utilizada apenas sob prescrição médica. Veja onde encontrar a PEP.
Vale lembrar, no entanto, que ambos os métodos não protegem contra todas as infecções sexualmente transmissíveis, como sífilis, gonorreia, clamídia e HPV.