Psoríase: o que é, as causas e como tratar
A psoríase é uma doença autoimune não contagiosa, que está sujeita a melhoras e recaídas e que não tem cura
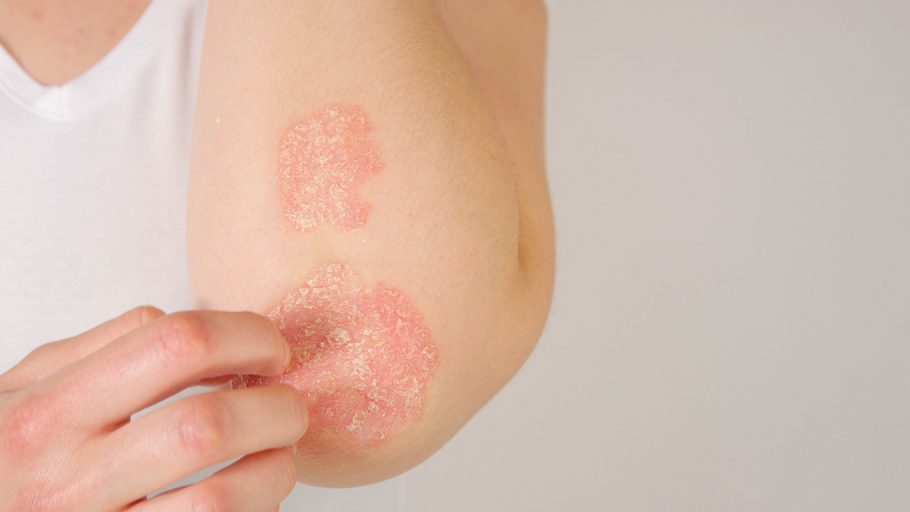
A psoríase é uma doença inflamatória crônica da pele que induz crescimento anormal da epiderme. A condição causa inflamação da pele e distúrbio de crescimento dos queratinócitos, resultando na formação de placas elevadas, de cor vermelha brilhante, cobertas por escamas esbranquiçadas, presentes principalmente nos cotovelos, joelhos e couro cabeludo. No entanto, a psoríase pode ocorrer em todas as áreas do corpo, incluindo as unhas.
A psoríase pode atacar em qualquer idade, mas 75% dos casos aparecem antes dos 40 anos e o início em idade jovem ou mesmo durante a infância/adolescência não é incomum. A prevalência da psoríase na população mundial em geral é estimada em cerca de 2%.
Psoríase: quais são as causas?
A psoríase é causada por uma combinação de fatores genéticos e ambientais. Algumas pessoas estão mais predispostas à inflamação anormal da pele, que é agravada por fatores ambientais externos, como:
Trauma físico: a psoríase geralmente ocorre após um trauma, como um acidente, hospitalização por doença, fratura óssea ou cirurgia. Nestes casos, não está claro se é o trauma que induz a psoríase, ou o estresse psicológico resultante, ou ambos os fatores.
Estresse: é um fator que promove inflamação no organismo e por isso é considerado um gatilho para muitas doenças inflamatórias da pele, incluindo a psoríase. Por exemplo, muitos pacientes relatam o aparecimento das primeiras manifestações cutâneas após um luto importante.
Infecções por estreptococos: são a causa da psoríase gutata, mas também podem agravar outras formas de psoríase.
Medicamentos: tomar alguns medicamentos (como betabloqueadores, lítio, sais de ouro, antimaláricos sintéticos) pode induzir a psoríase ou agravar a psoríase existente.
Diagnóstico
O diagnóstico da psoríase é feito pelo dermatologista especialista durante exame dermatológico, através de exame clínico cuidadoso.
Em raros casos de dúvida diagnóstica, o especialista poderá realizar uma biópsia de pele, retirando uma amostra da pele para exame em laboratório.
Como curar a psoríase?
A psoríase tem um padrão crónico-recorrente, pelo que as pessoas predispostas podem experimentar até estados de remissão muito longos (ou seja, ausência de doença), mas a psoríase pode recorrer, especialmente na presença de fatores estressantes.
Quando a psoríase está presente, o tratamento deve ser adaptado à gravidade da doença.
Os tratamentos para psoríase incluem:
- Tratamentos tópicos: cremes, géis, pomadas, loções com efeito emoliente e decapante (ou seja, destinados a reduzir a espessura das placas);
- Tratamentos tópicos com medicamentos, principalmente combinações de corticosteróides e calcipotriol ou retinóides tópicos;
- Terapia sistêmica com retinóides (acitretina), metotrexato, ciclosporina;
- Medicamentos biológicos: após trinta anos, a introdução de medicamentos biológicos representou uma verdadeira revolução no tratamento da psoríase.
Os medicamentos biológicos são altamente eficazes e com poucos efeitos colaterais . São anticorpos monoclonais especificamente concebidos para bloquear uma ou mais moléculas inflamatórias (TNF ou várias interleucinas) que desencadeiam e apoiam o processo inflamatório da psoríase. Esses medicamentos são administrados por meio de injeções subcutâneas e são muito específicos, atuando apenas onde está presente a inflamação induzida pela psoríase. Eles são usados apenas para as formas mais graves da doença, e alguns desses medicamentos podem atuar simultaneamente nas dores nas articulações da artrite psoriática e nas placas cutâneas.